私が考える歯科医療とは…
健康な歯で、好きなものが食べられる、笑顔も息も爽やかで人に会うのが楽しい。
これ等のことは、日常生活に於いて何でもないことですが、生きてゆく上での基本的なQOLです。
食べること・素敵な笑顔・爽やかな息を支えているのは、お口の健康です。
私たちは、患者さんの生涯にわたる、これ等のQOLを支えたいと考えています。
う蝕になった歯は、決して元には戻りません。
虫歯と歯周病の発症と再発を予防するには、その原因が細菌感染で、更に生活習慣が大きく関っていることをよく理解することが大切です。
細菌感染は、バイオフィルム (歯の周囲に頑固に張り付いた歯ブラシ等では除去できない細菌の膜状の集合体:文末に詳しい説明があります)の形で起こり、次第にエナメル質を破壊し、また歯周組織を破壊して、咀嚼機能を少しずつ低下させます。
その緩やかな変化に気付く患者さんは多くはいません。正に沈黙の破壊で、気付いた時には、歯を救えないことが少なくありません。
虫歯や歯周病のリスクをチェックして、必要な予防策を選択する定期的な検診は、東洋医学に於ける未病を見つけてその発病を抑えると同じ考えの、最良の医療と考えます。
修復治療はできり限り、Minimal Intervention(最小限度の介入)で行い、その後バイオフィルム感染症であるう蝕の再発を予防するために、リスクに応じた継続的なメンテナンス(バイオフィルムの除去など)は、再発の防止に大きな効果を上げています。
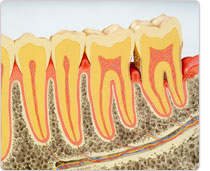
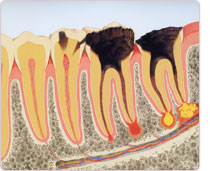
なるべく初期のうちに、歯周組織の状態、唾液などの口腔内状態、生活習慣等を調べて最も効果のある処置を行い、原因となるバイオフィルムの継続的除去で再発防止したいと考えています。
「虫歯ゼロ」を目指しましょう。
最終目標は、永久歯が「虫歯ゼロ」に萠え変わることです。歯の質を高め、口腔環境を改善し、細菌数をどれだけ コントロールできるかによります。
生涯にわたり、28本の永久歯を守りたいと考えています。 1本1本の歯が集まって歯列を形成しています。そして、上下の歯列が咬み合って、咬合というユニットを形成しています。1本の歯の治療でも、咬み合う相手の歯があり、その歯の歯軸が傾いて歯列を乱していれば、それ等も修正して、調和のとれた修復をしたいと考えています。長持ちをさせるには、修復した歯に垂直に咬合力がかかるような設計が必要で、しかも左右の咬合のバランスがとれていることも大切です。さらに、修復物の周囲が二次う蝕にならないような再発防止と、歯周骨を破壊する歯周病に対する口腔ケアが必要になります。
指をわずかに切っても、傷は治ります。しかし、むし歯になった歯は、元には戻りません。
修復すれば、元のような形に修復はできますが…次のようなリスクが発生します。
【咬合力】
歯には、1c㎡あたり約60kgの咬合力がかかります。そして毎食ごとに約5~10分間 約60㎏の咬合力が全ての歯にかかります。修復した歯には、耐久試験のような日々が続くことになります。
【咬 耗】
咬合力により歯は咬耗(磨り減り)してゆきます。天然歯ではエナメル質が咬耗してゆきますが、修復歯では修復材が磨り減り、咬合で揺さぶられ脱離することがあります。
【温 度】
私たちは、普段なにげなく、氷の入った冷たい飲み物や、熱いお茶やスープなどをを飲食していますが、温度にしてみると、0度~70度の食物が口の中に入ってきます。修復物と歯の温度による収縮比率(ひずみ)は同じではありませんのでお互いが歪んで隙間ができ、次第に大きくなって外れることがあります。
【咬み合わせ】
金属を被せた歯は、エナメル質より硬いので、咬み合う対合歯が咬耗して、左右の咬合バランスが悪くなることがあります。
【歯周病】
歯周組織が弱いと、歯に負担がかかりすぎて、歯槽骨の吸収・歯の動揺が起こり、場合によっては歯を失うことがあります。
【体 調】
身体の調子が悪かったり、歪んでいるときには、特定の歯に強い咬合力がかかることがあります。 その結果、修復物が歪んで変形して外れたり場合によっては歯根が破折することがあります。
【つなげた歯】
中間の歯を失うと、前後の歯にブリッジをかけますが、失った歯が受けていた咬合力を、今度は前後の歯が受け止めることになり、以前より約1,5倍の 咬合力を負担することになります。歯自体の強度が弱いと歯根の破折に、咬合力や温度によるによるブリッジ 自体の歪で、外れるリスクが生じます。
リスクの回避
歯の修復物は上記以外にも、さまざまなリスクを負うことになります。左右の咬み合わせのバランスをとり、修復した歯に過度の咬合力がかからないようなデリケートな咬合調整が必要です。そして、二次う蝕・歯周病にならないためにも、年数回の検診が必要となります。
予 防
自分の歯を【う蝕】にしないことがリスクを回避する一番良い方法となります。
年数回のチェックで【自分の口腔のリスク度】を知り、対策を取ることが大切です。
バイオフィルム?
プラーク中の細菌が増殖をしてコロニー(集団)をつくり、その表面をバリヤー(莢膜様糖衣)で覆って、歯に強固に付着する膜様の細菌集合体のことをいいます。
好中球、マクロファージや免疫グロブリンなどの生体の防衛メカニズムでも排除されず、また殺菌剤の局所作用も、抗生剤の全身投与でも膜の中には浸透してゆかないので、効果がありません。このため持続的な感染となり、歯間部や歯と歯肉の間に侵入し産生した酸や毒素で、歯や歯周組織を破壊します。
さらに詳しく
細菌は、単体で浮遊して存在するのではなく、集団で何かに付着したバイオフィルムという状態で存在します。細菌は増殖できる環境で、走化性・毒素産生・莢膜形成・抗菌剤に対する抵抗性などを自己誘導して獲得してゆきます。 また菌の密度を調節するQS(Quorum Sensing System)システム(細菌同士の会話システム)により、それぞれの場所で自分達の密度を調節し、病原性に関するまざまな因子の産生を調節します。
バイオフィルム形成の最初は、浮遊菌が歯の表面に付着することから始まります 次の段階で、小さな集落を形成し、運動を停止して大きくなりQSシグナルを産生するようになります。成熟すると、きのこ状になり、水を通すチャンネルをつくり、それを介して、栄養物を取り入れ、老廃物を排出するようになります。
バイオフィルムを防御するヌルヌルの膜は、菌体外で合成する莢膜多糖体で、糖衣(Glycocalyx)と呼ばれ、ムコイド(mucoid)や菌体外重合体物質(extracellular polymeric substance、EPS)などとも呼ばれます。
私たちの体には外部から侵入する非自己を排除する防衛機能が備わっていますが、バイオフィルム形成物質は多糖体で非自己として認識されにく、免疫学的応答は作用しません。
また食細胞が関連する免疫的応答も、表面の菌体を駆逐してもバイオフィルム菌体を食菌して殺菌することはできません。抗菌薬は、浮遊菌に対しては有効であっても、バイオフィルム内部に浸透することはできません。
持続的な感染
バイオフィルム感染は持続的なものになります。
このため、う蝕や歯周病からの予防には 定期的にバイオフィルムを除去することが必要です。
有効な治療法は
歯磨きは基本的な予防の手段ですが、バイオフィルムはうがいや歯磨き、さらに抗菌剤でも除去できません。
現在、衛生士による定期的な機械的除去( PMTC )が最も効果的な除去手段になっています。